آیا تا به حال فکر کردهاید که چرا برخی کودکان همیشه در حال حرکتاند، نمیتوانند برای مدت طولانی روی یک فعالیت تمرکز کنند و به نظر میرسد که ذهنشان مدام در حال پرش از یک فکر به فکر دیگر است؟ این مشکل میتواند در مواردی فراتر از یک رفتار طبیعی و کودکانه باشد.
این کودکان ممکن است با اختلال بیش فعالی یا همان ADHD روبرو باشند، یک اختلال عصبی-رشدی که نه تنها بر توانایی تمرکز تأثیر میگذارد، بلکه رفتارهای تکانشی و بیقراری جسمی را نیز به همراه دارد.
جالب است بدانید که بیش فعالی فقط مختص کودکان نیست. برخی از بزرگسالان هم با این اختلال دست و پنجه نرم میکنند. بزرگسالانی که دائماً در حال انجام چند کار به طور همزمان هستند و نمیتوانند آرام بگیرند یا تمرکزشان را بر یک فعالیت مشخص حفظ کنند.
این رفتارها ممکن است نشانههایی از بیش فعالی در بزرگسالی باشند که گاهی به اشتباه به عنوان بیحوصلگی یا عجول بودن تفسیر میشود.
این اختلال نه تنها بر تمرکز افراد اثر میگذارد، بلکه روابط اجتماعی، شغلی و حتی تحصیلی آنها را نیز تحت تأثیر قرار میدهد.
اما خبر خوب این است که راهکارهای متنوعی برای مدیریت و درمان بیش فعالی وجود دارد. در این مطلب از کلینیک روانشناسی و مشاوره جوانه، به بررسی جامع درمانهای بیشفعالی خواهیم پرداخت و به شما کمک میکنیم تا بهترین راهکارها را برای فرزندتان انتخاب کنید.
بیش فعالی چیست؟
بیش فعالی یا به زبان علمیتر، اختلال کمتوجهی – بیشفعالی (ADHD)، یک اختلال عصبی است که باعث میشود افراد، به خصوص کودکان، برای تمرکز و آرام نشستن مشکل داشته باشند.
این اختلال باعث میشود فرد بیش از حد فعال باشد، به راحتی حواسش پرت شود و بدون فکر کردن، کاری را انجام دهد.
این یعنی ممکن است یک کودک مبتلا به بیش فعالی در کلاس درس نتواند روی درس تمرکز کند، مدام از جایش بلند شود یا بدون اینکه فکر کند، حرف بزند.
بیش فعالی یک اختلال است، یعنی یک مشکل پزشکی است که در مغز اتفاق میافتد. این اختلال در پسرها بیشتر از دخترها دیده میشود و میتواند تا بزرگسالی هم ادامه پیدا کند.
خوشبختانه، بیش فعالی قابل درمان است و با روشهای درمانی مناسب، کودکان و بزرگسالان مبتلا به بیش فعالی میتوانند زندگی بهتر و موفقتری داشته باشند.
برای کسب اطلاعات بیشتر به بیش فعالی چیست؟ مراجعه کنید.
نمونههایی از رفتارهای کودکان مبتلا به بیش فعالی
برای اینکه بهتر بتوانیم اختلال بیش فعالی را درک کنیم، بیایید نگاهی به رفتارهای رایج کودکان مبتلا به این اختلال بیندازیم. البته باید به خاطر داشته باشیم که هر کودک مبتلا به بیش فعالی، علائم منحصر به فرد خودش را دارد و شدت این علائم نیز در افراد مختلف متفاوت است.
کودکان مبتلا به بیش فعالی ممکن است به سختی بتوانند روی یک کار تمرکز کنند. مثلاً در کلاس درس، ممکن است به جای گوش دادن به معلم، مدام به اطراف نگاه کنند یا با اشیاء بازی کنند. این کودکان معمولاً انرژی زیادی دارند و مدام در حال حرکت هستند.
ممکن است در کلاس درس از جایشان بلند شوند، بدوند، بپرد یا با اشیاء اطراف بازی کنند. همچنین، این کودکان اغلب بدون فکر کردن، عمل میکنند و ممکن است به راحتی عصبانی شوند یا به دیگران آسیب برساند. مثلاً ممکن است وسط صحبت دیگران بپرد یا اشیاء را بدون اجازه بردارد.
مشکل در انجام تکالیف مدرسه، فراموشکاری، گم کردن وسایل شخصی و مشکل در برقراری ارتباط با همسالان از دیگر علائم رایج در کودکان مبتلا به بیش فعالی است.
به عنوان مثال، کودکی که مبتلا به بیش فعالی است ممکن است نتواند تکالیف مدرسهاش را به موقع انجام دهد یا در حفظ دوستیها با همکلاسیهایش مشکل داشته باشد.
مهم است بدانیم که اینها تنها چند نمونه از رفتارهای کودکان مبتلا به بیش فعالی هستند و همه کودکان مبتلا به این اختلال، لزوماً همه این علائم را از خود نشان نمیدهند.
اگر نگران هستید که فرزندتان ممکن است مبتلا به بیش فعالی باشد، بهتر است با یک متخصص اطفال یا روانپزشک مشورت کنید.
بیش فعالی از چه سنی شروع میشود و تا کی ادامه دارد؟
بیش فعالی، اختلالی است که معمولاً در کودکی، اغلب پیش از سن ۱۲ سالگی تشخیص داده میشود. البته این بدان معنا نیست که علائم آن همیشه از همان ابتدای کودکی بروز کند یا اینکه همه کودکان مبتلا به بیش فعالی، علائم یکسانی داشته باشند.
گاهی اوقات، علائم بیش فعالی در سنین پایینتر نیز قابل مشاهده است، اما تشخیص قطعی این اختلال در سنین پایینتر دشوارتر است.
اما بیش فعالی تا چه سنی ادامه پیدا میکند؟ این سؤالی است که پاسخ قطعی ندارد. برخی از افراد مبتلا به بیش فعالی، با بزرگ شدن و ورود به بزرگسالی، علائم کمتری را تجربه میکنند. اما برای بسیاری دیگر، بیش فعالی یک اختلال مادام العمر است که اگرچه ممکن است شکل علائم آن تغییر کند، اما همچنان در زندگی آنها حضور دارد.
مهمترین علائم و نشانههای بیش فعالی
بیش فعالی یا ADHD (اختلال نقص توجه و بیش فعالی) یک اختلال عصبی-رشدی است که میتواند بر روی عملکرد روزانه فرد تأثیر بگذارد. این اختلال با مجموعهای از علائم مشخص میشود که به شرح زیر هستند:
۱. عدم توجه
افراد مبتلا به بیش فعالی معمولاً در تمرکز بر وظایف و فعالیتهای روزمره مشکل دارند. این عدم توجه میتواند منجر به فراموشی در انجام کارهای ساده و ناتمام ماندن کارها شود. معمولاً این افراد به راحتی حواسشان پرت میشود و نمیتوانند اطلاعات را به خوبی پردازش کنند.
۲. هیجانپرداری
افراد دارای بیش فعالی معمولاً در معرض نوسانات شدید هیجانی قرار دارند. این هیجانپرداری میتواند به صورت عکسالعملهای نامناسب به موقعیتها یا تغییرات ناگهانی در احساسات بروز کند. این ویژگی باعث میشود که روابط اجتماعی این افراد دچار اختلال گردد.
۳. تحرک بیش از حد
یکی از نشانههای بارز بیش فعالی، فعالیت بیش از حد به ویژه در کودکان است. این افراد ممکن است قادر به نشستن در یک جا برای مدت زمان طولانی نباشند و تمایل به انجام حرکات ناگهانی و بیهدف دارند. این ویژگی میتواند در شرایط اجتماعی و تحصیلی باعث دشواریهایی برای آنها شود.
۴. مشکلات سازماندهی
افراد مبتلا به ADHD معمولاً در سازماندهی و مدیریت زمان با چالش مواجه هستند. این مشکلات میتواند بر روی عملکرد تحصیلی و شغلی تأثیر منفی بگذارد، چرا که آنها در برنامهریزی و اجرای وظایف خود دچار دشواری میشوند. این افراد ممکن است به سادگی فراموش کنند که چه کارهایی باید انجام دهند۵..۵.
۵. سختی در پیروی از دستورات
افرادی که به بیش فعالی مبتلا هستند، معمولاً در پیروی از دستورات و انجام فعالیتها به شیوهای منظم مشکل دارند. این مسئله میتواند در منزل، مدرسه و محیط کار به مشکلاتی همچون عدم موفقیت منجر گردد. همچنین، این عدم توانایی میتواند منجر به تنش در روابط بین فردی شود.
در نتیجه، شناسایی زودهنگام این علائم و نشانهها و ارائه حمایتهای مناسب از اهمیت ویژهای برخوردار است. افراد مبتلا به بیش فعالی نیازمند درک و تسهیلاتی هستند که بتوانند در زندگی روزمره موفقتر عمل کنند.
برای کسب اطلاعات بیشتر به علائم بیش فعالی مراجعه کنید.

علائم بیش فعالی در کودکان
کودکان مبتلا به بیش فعالی معمولاً انرژی زیادی دارند، به راحتی حواسشان پرت میشود و در کنترل رفتارهای خود مشکل دارند. این اختلال میتواند بر عملکرد تحصیلی، روابط اجتماعی و زندگی روزمره کودک تأثیر بگذارد.
علائم رایج بیش فعالی در کودکان عبارتند از:
- مشکل در تمرکز و توجه
- بیشفعالی و تحرک زیاد
- تکانشگری و عدم صبر
- مشکل در انجام تکالیف و سازماندهی
- فراموشی مکرر
- مشکل در برقراری روابط اجتماعی
- مشکل در کنترل احساسات
- مشکل در خوابیدن
- صحبت کردن بیش از حد و قطع کردن سخنان دیگران
همه کودکان مبتلا به بیش فعالی، همه این علائم را ندارند و شدت این علائم نیز در افراد مختلف متفاوت است.
اگر نگران هستید که فرزندتان ممکن است مبتلا به بیش فعالی باشد، بهتر است با یک متخصص اطفال یا روانپزشک مشورت کنید. تشخیص دقیق و درمان بیش فعالی میتواند به بهبود کیفیت زندگی کودک کمک کند.
علائم بیش فعالی در بزرگسالان
بیش فعالی (ADHD) اختلالی است که معمولاً در کودکی تشخیص داده میشود، اما بسیاری از افراد مبتلا به این اختلال، علائم آن را تا بزرگسالی نیز تجربه میکنند. علائم بیش فعالی در بزرگسالان ممکن است با کودکان متفاوت باشد و گاهی تشخیص آن دشوارتر باشد.
برخی از علائم رایج بیش فعالی در بزرگسالان عبارتند از:
- مشکل در تمرکز و حفظ توجه
- دشواری در سازماندهی کارها و اولویتبندی وظایف
- بیقراری و عدم توانایی در آرام نشستن
- تکانشگری و عجله در تصمیمگیری
- مشکل در مدیریت زمان
- فراموشی مکرر
- دشواری در انجام چند وظیفه به طور همزمان
- دشواری در برقراری ارتباط مؤثر
- نوسانات خلقی
- مشکل در کنترل خشم
- مشکل در برقراری روابط طولانیمدت
- مشکلات مالی
این علائم نیز در افراد مختلف متفاوت است. اگر شما یا کسی که میشناسید برخی از این علائم را تجربه میکند، بهتر است به یک متخصص مراجعه کنید.
علائم بیش فعالی در نوزادان
تشخیص صحیح بیش فعالی در نوزادان با چالشهای زیادی همراه است، زیرا رفتارهای رایج مانند بیقراری، گریه مکرر و فعالیت زیاد در نوزادان میتواند به اشتباه به عنوان نشانههای بیش فعالی تفسیر شود.
با این حال، برخی از علائم ممکن است نشاندهنده وجود مشکل باشند.
علائم احتمالی بیش فعالی در نوزادان عبارتند از:
- بیقراری شدید و مداوم
- مشکل در خوابیدن و داشتن خوابهای آشفته
- تحریکپذیری بالا و گریههای شدید
- مشکل در آرام شدن و تسکین یافتن
- فعالیت بدنی بیش از حد برای سن
- مشکل در تمرکز بر اشیاء یا افراد
وجود این علائم لزوماً به معنای ابتلای نوزاد به بیش فعالی نیست. عوامل دیگری مانند گرسنگی، خستگی، بیماری و مشکلات محیطی نیز میتوانند باعث بروز این علائم شوند.
درمان انواع بیش فعالی را بشناسید!
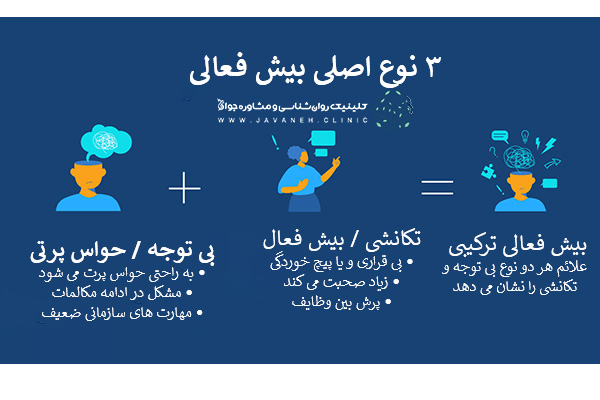
اختلال بیشفعالی یا ADHD به سه نوع اصلی تقسیم میشود که شامل موارد زیر است:
- نوع بیتوجهی/ حواس پرتی (Predominantly Inattentive)
- نوع تکانشی / فعالیت بیش از اندازه ((Predominantly Hyperactive-Impulsive))
- نوع ترکیبی (Combined)
تشخیص دقیق و درمان بیش فعالی میتواند به انتخاب بهترین رویکرد درمانی کمک کند. در ادامه به طور دقیق به بررسی، علائم و روشهای درمانی هرکدام میپردازیم:
۱.نوع بی توجهی/ حواس پرتی (Predominantly Inattentive)
نوع بیتوجهی یا حواسپرتی ADHD به اختلالی اطلاق میشود که در آن فرد به طور عمده با مشکلات مرتبط با تمرکز و توجه دست و پنجه نرم میکند.
این افراد ممکن است به راحتی حواسشان پرت شود و در انجام فعالیتهایی که نیاز به دقت و توجه دارند، مانند تکالیف مدرسه یا کارهای روزمره، مشکل داشته باشند.
کودکان و بزرگسالانی که این نوع اختلال را دارند معمولاً ساکتتر از افرادی هستند که بیشفعالی-تکانشی دارند و علائم بارز فیزیکی کمتری نشان میدهند، اما در انجام وظایف خود ناتوان بوده و اغلب فراموشکار و ناتمام کار به نظر میرسند.
به دلیل این ویژگیها، ممکن است این افراد دیرتر از دیگران تشخیص داده شوند؛ زیرا رفتارهای تکانشی یا بیشفعالی را ندارند که بهراحتی در محیطهای اجتماعی دیده شود.
علائم بیتوجهی (حواسپرتی):
- مشکل در تمرکز بر جزئیات
- فراموشکاری مکرر
- عدم توانایی در پیروی از دستورالعملها
- ناتمام گذاشتن وظایف
- اجتناب از فعالیتهای نیازمند تمرکز طولانی
- عدم سازماندهی در کارها
- گم کردن مکرر اشیا
- به نظر میرسد که به صحبتهای دیگران گوش نمیدهد
روش درمان بیش فعالی نوع بیتوجهی
درمان بیش فعالی معمولاً شامل ترکیبی از درمان دارویی و درمانهای غیردارویی است. داروهایی مانند محرکهای سیستم عصبی مرکزی (مثل ریتالین و آدرال) به بهبود تمرکز و کاهش حواسپرتی کمک میکنند. همچنین درمانهای رفتاری مانند درمان شناختی-رفتاری (CBT) نیز برای کمک به تقویت مهارتهای تمرکز و سازماندهی مفید هستند.
از دیگر روشهای درمانی میتوان به آموزش مهارتهای سازماندهی، مدیریت زمان و تقویت مهارتهای اجتماعی اشاره کرد. نوروفیدبک و rTMS نیز در برخی موارد برای بهبود عملکرد مغزی و تمرکز به ویژه در کلینیکهای تخصصی مانند کلینیک جوانه به کار میروند.
۲.نوع تکانشی / فعالیت زیاد (Predominantly Hyperactive-Impulsive)
نوع تکانشی/فعالیت بیش از اندازه (ADHD با غالب بیشفعالی-تکانشی) نوعی از اختلال بیشفعالی است که در آن فرد بیشتر با رفتارهای تکانشی و فعالیتهای بیش از حد مواجه است.
این افراد اغلب نمیتوانند آرام بنشینند، مدام در حال حرکت هستند، و معمولاً قبل از فکر کردن به عواقب یک کار، آن را انجام میدهند.
این رفتارها میتوانند مشکلاتی در مدرسه، محیط کار و زندگی اجتماعی ایجاد کنند، زیرا فرد ممکن است به طور ناخواسته رفتارهای ناخوشایندی مانند قطع صحبت دیگران یا تصمیمگیریهای ناگهانی و عجولانه داشته باشد. به طور کلی، در این نوع، عدم توانایی در کنترل تکانشها و نیاز مداوم به حرکت و فعالیت بارز است.
علائم بیشفعالی-تکانشی عبارتند از:
- بیقراری مداوم
- ناتوانی در نشستن آرام
- تکان دادن مداوم اندامها
- حرف زدن بیش از حد
- قطع کردن صحبت دیگران
- انجام کارها بدون فکر به عواقب
- بیصبری و ناتوانی در انتظار کشیدن
روشهای درمان نوع تکانشی/بیشفعالی:
درمان بیشفعالی به طور کلی شامل ترکیبی از درمانهای دارویی و رواندرمانی است. داروهایی مانند محرکهای مغزی (مانند ریتالین و آدرال) معمولاً برای کنترل تکانشها و کاهش بیشفعالی تجویز میشوند.
علاوه بر دارو، رفتاردرمانی نیز نقش مؤثری دارد. در این روش، فرد یاد میگیرد که چگونه رفتارهای تکانشی خود را کنترل کند و به آرامی به محیط پاسخ دهد.
آموزش مهارتهای اجتماعی و آموزش والدین نیز میتواند به بهبود تعاملات فرد با دیگران کمک کند. همچنین، تکنیکهای مدیریت استرس و استفاده از روشهایی مثل نوروفیدبک یا rTMS نیز در برخی موارد به عنوان درمانهای کمکی مورد استفاده قرار میگیرند تا عملکرد مغز تنظیم شود و تکانشها کاهش یابد.
۳. نوع ترکیبی (Combined)
نوع ترکیبی بیش فعالی شایعترین نوع این اختلال است که در آن فرد همزمان علائم بیتوجهی و بیشفعالی-تکانشی را تجربه میکند.
افراد مبتلا به این نوع، نه تنها در تمرکز و پیگیری وظایف دچار مشکل هستند، بلکه رفتارهای پرتحرک و تکانشی نیز از خود نشان میدهند.
به عبارتی، آنها علاوه بر اینکه به راحتی حواسشان پرت میشود یا فراموشکارند، ممکن است نتوانند به آرامی بنشینند و دائماً در حال حرکت و فعالیت باشند.
این ترکیب از علائم میتواند به ویژه در محیطهایی مانند مدرسه یا محل کار باعث ایجاد چالشهای قابل توجهی شود، زیرا هم عملکرد تحصیلی یا شغلی تحت تأثیر قرار میگیرد و هم رفتارهای اجتماعی دچار اختلال میشود.
علائم نوع ترکیبی ADHD عبارتند از:
- عدم تمرکز
- حواسپرتی
- فراموشکاری
- مشکل در پیروی از دستورالعملها
- بیقراری جسمی
- ناتوانی در نشستن آرام
- صحبت کردن بیش از حد
- قطع صحبت دیگران
- انجام رفتارهای تکانشی
درمان بیش فعالی نوع ترکیبی
درمان بیش فعالی نوع ترکیبی به یک رویکرد چندجانبه نیاز دارد. معمولاً درمان بیش فعالی شامل ترکیبی از دارو، رفتاردرمانی و گاهی درمانهای مکمل مانند نوروفیدبک یا rTMS است. داروهای محرک مانند ریتالین و آدرال به بهبود تمرکز و کنترل بیشفعالی کمک میکنند.
رفتاردرمانی به کودکان و بزرگسالان مبتلا به نوع ترکیبی کمک میکند تا استراتژیهایی برای مدیریت علائم خود پیدا کنند و رفتارهای تکانشی را کنترل کنند.
همچنین والدین و معلمان در این درمان بیش فعالی مشارکت میکنند تا تکنیکهایی را برای کمک به کودک در مدرسه و خانه بیاموزند.
روشهای نوین مانند نوروفیدبک و rTMS نیز میتوانند در بهبود تمرکز و کاهش رفتارهای تکانشی مؤثر باشند.
برای کسب اطلاعات بیشتر به انواع بیش فعالی مراجعه کنید.
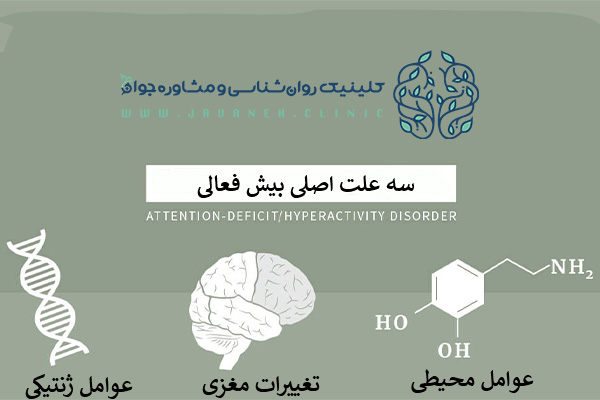
علل به وجود آمدن بیش فعالی چیست؟
علل به وجود آمدن بیشفعالی (ADHD) هنوز به طور کامل مشخص نیست، اما تحقیقات نشان میدهد که ترکیبی از عوامل ژنتیکی، زیستی و محیطی در ایجاد این اختلال نقش دارند.
انتقال ژنهای مرتبط با عملکرد مغز از والدین به کودکان، تغییرات در ساختار و عملکرد مغز و همچنین عواملی مانند استرسهای دوران بارداری یا مصرف مواد مخدر در این دوران میتوانند خطر ابتلا به ADHD را افزایش دهند. در ادامه به بررسی هرکدام میپردازیم:
۱. عوامل ژنتیکی:
۱. بررسی تأثیر وراثت بر بروز بیشفعالی (ADHD)
وراثت یکی از مهمترین عوامل مؤثر در بروز بیشفعالی است. تحقیقات نشان دادهاند که ژنتیک نقش زیادی در انتقال بیش فعالی از والدین به فرزندان دارد. اگر یکی از والدین یا هر دو والدین به این اختلال مبتلا باشند، احتمال بیشتری وجود دارد که فرزند آنها نیز به ADHD مبتلا شود.
به طور کلی، ساختار مغز و انتقالدهندههای عصبی که در تنظیم توجه و کنترل رفتار نقش دارند، تحت تأثیر ژنهای خاصی هستند که میتوانند از طریق وراثت منتقل شوند.
این ژنها میتوانند بر فعالیت سیستم دوپامین در مغز اثر بگذارند که این سیستم در تنظیم رفتارهای تکانشی و بیشفعالی نقش اساسی دارد.
۲. مطالعات و آمار مربوطه
مطالعات بسیاری در زمینه تأثیر ژنتیک بر بروز بیش فعالی انجام شده است. بر اساس تحقیقات، بین ۷۵ تا ۸۰ درصد از موارد ADHD میتواند به دلایل ژنتیکی مرتبط باشد.
مطالعههای دوقلوها نشان دادهاند که اگر یکی از دوقلوهای همسان به بیشفعالی مبتلا باشد، احتمال ابتلای دوقلوی دیگر نیز به این اختلال بسیار بالا است.
همچنین در برخی از مطالعات، ژنهای خاصی مانند ژنهای مربوط به گیرندههای دوپامین و تنظیمکنندههای نوراپینفرین شناسایی شدهاند که ممکن است با بیش فعالی مرتبط باشند. این یافتهها تأیید میکنند که بیشفعالی به شدت تحت تأثیر وراثت و ساختار ژنتیکی قرار دارد.
عوامل محیطی
۱. تأثیرات محیطی و اجتماعی (نقصهای دوران بارداری، تغذیه نامناسب)
عوامل محیطی و اجتماعی نیز نقش مهمی در بروز بیشفعالی (ADHD) دارند. یکی از این عوامل، نقصهای دوران بارداری است.
مشکلاتی مانند استفاده از مواد مخدر، الکل یا سیگار در دوران بارداری میتواند به شکلگیری اختلالات عصبی در جنین منجر شود و خطر ابتلا به بیش فعالی را افزایش دهد.
همچنین تغذیه نامناسب مادر در دوران بارداری، به ویژه کمبود مواد مغذی مانند اسیدفولیک و اسیدهای چرب امگا-۳ که برای رشد سیستم عصبی ضروری هستند، میتواند بر رشد مغز کودک تأثیر منفی بگذارد.
زایمان زودرس، کمبود اکسیژن در هنگام تولد، یا قرار گرفتن در معرض مواد سمی نیز از دیگر عوامل محیطی هستند که ممکن است در ایجاد این اختلال نقش داشته باشند.
۲. بررسی نقش استرس و فشارهای روانی
استرسهای شدید روانی و عاطفی در دوران بارداری و حتی پس از تولد نیز میتواند بر رشد سیستم عصبی کودک اثر بگذارد.
مطالعات نشان دادهاند که استرس مادران در دوران بارداری، مانند نگرانیهای مالی، فشارهای کاری، یا تجربه رویدادهای ناگوار، ممکن است باعث افزایش سطح هورمونهای استرس مانند کورتیزول شود که تأثیر منفی بر مغز در حال رشد جنین دارد.
همچنین کودکان در محیطهایی که پس از تولد با فشارهای روانی یا اجتماعی مواجه هستند، مانند قرار گرفتن در معرض درگیریهای خانوادگی یا عدم توجه کافی والدین، بیشتر در معرض ابتلا به ADHD قرار میگیرند.
این عوامل روانی میتوانند با تغییرات شیمیایی در مغز، مانند کاهش فعالیت دوپامین، منجر به بروز علائم بیشفعالی شوند.
عوامل عصبی-تکاملی
۱. ناهنجاریهای ساختاری مغز
یکی از دلایل بروز بیشفعالی (ADHD) به تغییرات و ناهنجاریهای ساختاری در مغز مرتبط است. تحقیقات تصویربرداری مغزی نشان دادهاند که برخی نواحی مغز در افراد مبتلا به ADHD، بهویژه در نواحی پیشانی (پریفرونتال) که مسئول تصمیمگیری، تمرکز و کنترل رفتارهای تکانشی است، کوچکتر یا کمتوسعهتر هستند.
ناحیه پیشانی مغز با توجه و تنظیم هیجانات ارتباط نزدیکی دارد و تغییرات در این ناحیه میتواند موجب مشکلات در تمرکز و رفتارهای تکانشی شود.
این تفاوتهای ساختاری ممکن است به کاهش کنترل بر افکار و اعمال که یکی از علائم اصلی ADHD است، منجر شود.
همچنین ناهنجاریهای ساختاری در نواحی مانند عقدههای قاعدهای (Basal Ganglia) و مخچه نیز مشاهده شده است.
این نواحی در تنظیم حرکت و هماهنگی، همراه با کنترل توجه و رفتارهای حرکتی نقش دارند. در کودکان مبتلا به ADHD، کاهش اندازه و فعالیت این نواحی به بیقراری، بیشفعالی و ناتوانی در حفظ آرامش مرتبط است.
این تغییرات ساختاری مغز نشان میدهند که ADHD تنها یک اختلال رفتاری نیست، بلکه ریشههای عصبی و بیولوژیکی پیچیدهای دارد.
۲. تأثیرات شیمیایی و انتقال دهنده عصبی
یکی از عوامل اصلی در بروز بیش فعالی، اختلال در تعادل شیمیایی مواد انتقالدهنده عصبی (نوروترانسمیترها) در مغز است. دوپامین و نوراپینفرین از مهمترین انتقالدهندههای عصبی هستند که در عملکرد مغز نقش حیاتی دارند.
دوپامین به کنترل پاداش، انگیزه و تمرکز کمک میکند، در حالی که نوراپینفرین مسئول تنظیم توجه و واکنش به استرس است.
در افراد مبتلا به بیش فعالی، سطح این انتقالدهندهها پایینتر از حد طبیعی است که میتواند منجر به مشکلات در حفظ تمرکز، تنظیم رفتارها و واکنشهای تکانشی شود.
این اختلالات شیمیایی توضیح میدهد که چرا بسیاری از داروهای بیش فعالی مانند ریتالین و آدرال که سطح دوپامین و نوراپینفرین را افزایش میدهند، در کاهش علائم مؤثر هستند.
برای کسب اطلاعات بیشتر به علت بیش فعالی مراجعه کنید.
روشهای تشخیص و ارزیابی بیش فعالی به چه صورت است؟
روشهای تشخیص و ارزیابی بیش فعالی شامل استفاده از پرسشنامهها و مقیاسهای ارزیابی استاندارد، مشاهده رفتارهای فرد در محیطهای مختلف (مانند خانه و مدرسه) و مصاحبههای بالینی با والدین و معلمان است. این فرایند کمک میکند تا الگوهای رفتاری و علائم بیش فعالی به دقت شناسایی و تشخیص داده شوند.
۱. معاینات بالینی و پرسشنامهها
معاینات بالینی و پرسشنامهها ابزارهای اساسی برای تشخیص بیشفعالی (ADHD) هستند. این روشها به متخصصان اجازه میدهند تا علائم و نشانههای بیماری را به دقت ارزیابی کنند.
معاینه بالینی شامل مصاحبه با بیمار و خانواده او است و در این فرایند، متخصص اطلاعاتی درباره تاریخچه پزشکی، تحصیلی و رفتاری فرد جمعآوری میکند.
همچنین، پرسشنامههای استاندارد شده مانند “پرسشنامه کانرز” و “پرسشنامه ADHD” میتوانند به شناسایی علائم و تعیین شدت آنها کمک کنند.
این ابزارها معمولاً به والدین، معلمان و خود فرد داده میشوند تا بازخورد جامعتری در مورد رفتار و عملکرد فرد در محیطهای مختلف به دست آید.
۲. ارزیابیهای روانشناختی
ارزیابیهای روانشناختی بخشی کلیدی از فرایند تشخیص و درمان بیش فعالی به شمار میروند و به متخصصان کمک میکنند تا درک بهتری از مشکلات رفتاری، شناختی و عاطفی فرد پیدا کنند. این ارزیابیها معمولاً شامل تستهای استاندارد شده برای سنجش توجه، حافظه، و عملکرد اجرایی است.
تستهایی مانند “تستهای قابلیت شناختی” و “آزمونهای توجه” میتوانند به شناسایی نواقص در تمرکز و پردازش اطلاعات کمک کنند.
این ارزیابیها نه تنها به تشخیص ADHD کمک میکنند، بلکه میتوانند مشکلات مرتبط با این اختلال، مانند اضطراب یا افسردگی، را نیز شناسایی کنند و به تعیین رویکردهای درمانی مناسب کمک نمایند.
۳. ابزارهای سنجش و ارزیابی
ابزارهای سنجش و ارزیابی به تشخیص دقیق بیشفعالی (ADHD) کمک میکنند و شامل مجموعهای از روشها و تستهای معتبر هستند.
این ابزارها ممکن است شامل آزمونهای روانشناختی، پرسشنامهها و مقیاسهای ارزیابی استاندارد شده باشند که به متخصصان این امکان را میدهند تا علائم بیش فعالی را به دقت ارزیابی کنند و تأثیر آن بر عملکرد روزمره فرد را درک کنند.
همچنین، این ابزارها میتوانند برای پیگیری پیشرفت درمان بیش فعالی و ارزیابی اثربخشی آن مورد استفاده قرار گیرند. استفاده از این ابزارها به شناسایی نقاط قوت و ضعف فرد نیز کمک میکند و در طراحی برنامههای درمانی مؤثر تأثیرگذار است.
۴. معیارهای DSM-5
معیارهای DSM-5 (راهنمای تشخیصی و آماری اختلالات روانی، ویرایش پنجم) به عنوان یک مرجع معتبر در تشخیص بیش فعالی استفاده میشوند.
این معیارها شامل نشانهها و رفتارهایی هستند که باید در فرد مشاهده شوند تا تشخیص بیش فعالی تأیید شود. بر اساس DSM-5، برای تشخیص ADHD، فرد باید حداقل شش نشانه از گروههای بیتوجهی و یا بیشفعالی-تکانشی را برای حداقل شش ماه در محیطهای مختلف (مانند خانه و مدرسه) تجربه کند.
این معیارها به روانشناسان و پزشکان کمک میکند تا در ارزیابی دقیق و تشخیص بیماری از طریق جمعآوری و تحلیل اطلاعات مرتبط، به صورت استاندارد عمل کنند.
استفاده از مصاحبهها و مطالعات موردی
مصاحبهها و مطالعات موردی ابزارهای مهمی در فرایند تشخیص و ارزیابی بیش فعالی هستند. در مصاحبهها، متخصصان میتوانند با بیمار و خانوادهاش به طور مستقیم گفتگو کنند و اطلاعات عمیقتری درباره تاریخچه بیماری، علائم و تأثیر آن بر زندگی روزمره فرد کسب کنند.
این اطلاعات میتواند شامل شرح تجربیات شخصی، نحوه تعامل فرد با دیگران و نحوه عملکرد او در مدرسه یا محل کار باشد.
همچنین، مطالعات موردی به متخصصان این امکان را میدهد که به بررسی جزئیات خاص هر فرد پرداخته و زمینههای اجتماعی و محیطی را که ممکن است بر بروز یا شدت علائم تأثیر بگذارد، در نظر بگیرند. این رویکردها به تشخیص دقیقتر و طراحی برنامههای درمانی مناسب کمک میکنند.
بررسی سایر اختلالات روانی
اختلال بیشفعالی (ADHD) ممکن است با سایر اختلالات روانی همپوشانی داشته باشد و به همین دلیل، تشخیص دقیق آن نیاز به بررسی جامعتری از وضعیت روانی فرد دارد.
این همپوشانی میتواند به این معنا باشد که فرد مبتلا به بیش فعالی ممکن است همزمان با این اختلال، به سایر اختلالات روانی نیز ، مانند اختلالات اضطرابی، اختلال افسردگی، یا اختلالات رفتاری مبتلا باشد.
به عنوان مثال، افراد مبتلا به بیش فعالی ممکن است به دلیل مشکلات تمرکز و کنترل تکانش، دچار اضطراب اجتماعی یا افسردگی شوند.
از جمله اختلالات رایج که با بیش فعالی همپوشانی دارند، میتوان به اختلال اضطراب عمومی (GAD) اشاره کرد که شامل نگرانیهای مفرط و کنترلنشده درباره رویدادهای روزمره است.
همچنین اختلال افسردگی که میتواند به دلیل احساس ناکامی ناشی از مشکلات تحصیلی یا اجتماعی مرتبط با بیش فعالی ایجاد شود، نیز شایع است.
در برخی موارد، این اختلالات میتوانند تأثیر متقابلی بر یکدیگر داشته باشند و علائم و نشانههای هر یک را تشدید کنند.
بنابراین، ارزیابی جامع و دقیق از وضعیت روانی فرد و شناسایی سایر اختلالات مرتبط میتواند به طراحی درمان بیش فعالی مناسب و مؤثر کمک کند.
برای کسب اطلاعات بیشتر به تشخیص بیش فعالی مراجعه کنید.
تأثیرات بیش فعالی بر زندگی فردی و اجتماعی چگونه است؟
بیشفعالی (ADHD) میتواند تأثیرات قابل توجهی بر زندگی فردی و اجتماعی فرد داشته باشد. این اختلال معمولاً منجر به مشکلات در تمرکز، کنترل رفتار و مدیریت زمان میشود که میتواند بر عملکرد تحصیلی و شغلی، روابط اجتماعی و اعتماد به نفس فرد تأثیر منفی بگذارد.
تأثیر بر تحصیل و یادگیری
۱. چالشهای یادگیری در کودکان مبتلا
کودکان مبتلا به بیشفعالی (ADHD) معمولاً با چالشهای یادگیری متعددی روبرو هستند. این چالشها شامل دشواری در تمرکز بر درسها، فراموش کردن وظایف و عدم توانایی در پیگیری دستورالعملهای پیچیده است.
به علاوه، ناتوانی در کنترل رفتار و تکانشگری میتواند منجر به ایجاد اختلال در تعاملات اجتماعی و مشکلات در همکاری با همکلاسیها شود.
این مسائل میتوانند به کاهش علاقه به تحصیل و نمرات پایین منجر شوند، به طوری که بسیاری از کودکان مبتلا به بیش فعالی ممکن است نتوانند پتانسیل واقعی خود را در محیطهای آموزشی به نمایش بگذارند.
۲. بررسی نتایج پژوهشها در این زمینه
پژوهشها نشان دادهاند که کودکان مبتلا به ADHD به طور قابل توجهی در مقایسه با همسالان خود با چالشهای یادگیری مواجه هستند.
مطالعات نشان میدهند که این کودکان احتمال بیشتری دارند که در آزمونهای تحصیلی نمرات پایینتری کسب کنند و ممکن است به خدمات ویژه آموزشی نیاز داشته باشند.
بهعلاوه، نتایج برخی از پژوهشها نشان میدهد که مداخلات زودهنگام و برنامههای آموزشی مختص به ADHD میتوانند به بهبود عملکرد تحصیلی و کاهش مشکلات یادگیری در این کودکان کمک کنند.
این مداخلات میتوانند شامل آموزشهای خاص، تکنیکهای مدیریت زمان و حمایت عاطفی از سوی معلمان و والدین باشند که به کودکان کمک میکند تا با چالشهای یادگیری خود به شکل مؤثرتری مواجه شوند.
تأثیر بر روابط اجتماعی
۱. انزوای اجتماعی و مشکلات ارتباطی
کودکان و بزرگسالان مبتلا به بیشفعالی (ADHD) معمولاً با چالشهای جدی در روابط اجتماعی روبرو هستند. مشکلات در توجه، کنترل تکانشگری و رفتارهای نامناسب میتواند به دشواری در برقراری ارتباط با دیگران منجر شود.
این افراد ممکن است در فهم نشانههای اجتماعی، مانند زبان بدن و احساسات دیگران، دچار مشکل شوند و این ناتوانی میتواند به انزوای اجتماعی و کاهش دوستیها منجر گردد.
در نتیجه، ممکن است احساس تنهایی و عدم تعلق به گروهها را تجربه کنند که میتواند بر سلامت روانی آنها تأثیر منفی بگذارد.
۲. تأثیر بر خانواده و دوستان
بیشفعالی میتواند بر روابط خانوادگی و دوستیها تأثیر عمیقی بگذارد. در خانواده، والدین ممکن است با چالشهایی در مدیریت رفتارهای تکانشی و بیشفعال فرزندان خود مواجه شوند که میتواند منجر به افزایش استرس و تنش در خانواده شود. این مشکلات میتوانند بر روابط بین اعضای خانواده و حتی بر تربیت فرزندان دیگر تأثیر بگذارند.
در مورد دوستان، کودکان مبتلا به بیش فعالی ممکن است به دلیل رفتارهای تکانشی یا عدم توانایی در حفظ توجه در گروههای اجتماعی، از سوی همسالان خود طرد شوند.
این امر میتواند منجر به کاهش اعتماد به نفس و مشکلات عاطفی در این افراد گردد و در نهایت کیفیت روابط اجتماعی آنها را تحت تأثیر قرار دهد.
۳. تأثیر بر ازدواج
بیشفعالی (ADHD) میتواند تأثیرات قابل توجهی بر روابط زناشویی و ازدواجها داشته باشد. افراد مبتلا به این اختلال ممکن است با چالشهایی در کنترل احساسات، مدیریت استرس و توجه به نیازهای همسر خود مواجه شوند.
مشکلات در تمرکز و تکانشگری میتواند به بروز اختلافات در ارتباطات و عدم توانایی در حل تعارضات منجر شود.
این وضعیت ممکن است باعث افزایش تنش و درگیری در روابط زناشویی شود و در برخی موارد، حتی به جدایی یا طلاق منجر گردد.
علاوه بر این، همسران افراد مبتلا به بیش فعالی ممکن است احساس کنند که نادیده گرفته میشوند یا نیازهای عاطفی آنها برآورده نمیشود. این احساسات میتوانند به کاهش رضایت زناشویی و افزایش احساس تنهایی و ناامیدی منجر شوند.
تأثیر بر سلامت روان
۱. شیوع اختلالات مرتبط (اضطراب، افسردگی)
افراد مبتلا به بیشفعالی (ADHD) معمولاً در معرض خطر بالاتری برای ابتلا به اختلالات روانی دیگری مانند اضطراب و افسردگی هستند.
تحقیقات نشان دادهاند که بهویژه در کودکان و نوجوانان مبتلا به بیش فعالی ، مشکلاتی مانند اضطراب اجتماعی، اختلال اضطراب عمومی و افسردگی به طور شایعتر از جمعیت عمومی مشاهده میشود.
این اختلالات میتوانند ناشی از چالشهای مداوم در تعاملات اجتماعی، عملکرد تحصیلی و احساس ناکامی در کنترل رفتارها باشند.
به دلیل مشکلات در تنظیم هیجانات و کنترل استرس، این افراد ممکن است بیشتر در معرض تجربه احساسات منفی، کاهش اعتماد به نفس و ناتوانی در برقراری ارتباطات مثبت قرار گیرند.
۲. عوارض و پیامدهای بلندمدت بیش فعالی
پیامدهای بلندمدت بیشفعالی میتوانند تأثیرات جدی بر سلامت روان و کیفیت زندگی فرد داشته باشند. بزرگسالان مبتلا به بیش فعالی ممکن است با مشکلاتی در حفظ شغل، روابط عاطفی و مدیریت مسئولیتها مواجه شوند که میتواند منجر به احساس ناکامی و افسردگی گردد.
علاوه بر این، این افراد ممکن است در مواجهه با استرسهای زندگی، مانند بحرانهای مالی یا تغییرات شغلی، به دلیل ناتوانی در مدیریت احساسات و رفتارها آسیبپذیرتر باشند.
در نتیجه، درک و درمان بیش فعالی و اختلالات مرتبط میتواند به پیشگیری از پیامدهای منفی بلندمدت و بهبود کیفیت زندگی این افراد کمک کند.

درمان بیش فعالی با دستگاههای پیشرفته بدون عوارض دارویی در کلینیک تخصصی جوانه
کلینیک تخصصی جوانه با بهرهگیری از جدیدترین دستگاهها و فناوریهای روز دنیا، روشی نوین و بدون عوارض جانبی برای درمان بیش فعالی (ADHD) ارائه میدهد. این روش درمانی غیرتهاجمی با هدف تنظیم فعالیتهای مغز و بهبود تمرکز، کنترل تکانهها و افزایش عملکرد شناختی طراحی شده است.
در این کلینیک، با استفاده از دستگاههای پیشرفته، فعالیتهای مغزی فرد مبتلا به بیش فعالی ارزیابی شده و سپس برنامه درمانی متناسب با نیازهای هر فرد تنظیم میشود. در ادامه بررسی هرکدام از این دستگاهها میپردازیم:
۱. تحریک مغناطیسی مغز (rTMS) برای درمان بیش فعالی
تحریک مغناطیسی مغز (rTMS) یک روش درمانی غیرتهاجمی است که با استفاده از میدانهای مغناطیسی، فعالیت نواحی خاصی از مغز را تحریک میکند. این تکنیک به طور خاص برای بهبود تمرکز و کاهش علائم بیشفعالی طراحی شده است.
در این روش، الکترودهای مغناطیسی بر روی جمجمه قرار میگیرند و پالسهای مغناطیسی به طور مستقیم به نواحی مربوط به توجه و کنترل تکانشگری ارسال میشود.
تحقیقات نشان میدهد که rTMS میتواند به طور مؤثری به افزایش توجه و بهبود عملکرد شناختی در افراد مبتلا به بیش فعالی کمک کند.
عملکرد rTMS بر پایه این اصل است که تحریک مناطق خاص مغز میتواند به تنظیم فعالیتهای عصبی و بهبود ارتباطات بین نواحی مغزی کمک کند.
این درمان بیش فعالی معمولاً در جلسات متناوب و با مدت زمان مشخص انجام میشود و به بیماران این امکان را میدهد که بدون نیاز به داروهای شیمیایی، علائم خود را کاهش دهند.
rTMS به عنوان یک روش ایمن و با عوارض جانبی حداقلی شناخته میشود و میتواند به عنوان یک گزینه درمانی مکمل برای مدیریتو درمان بیش فعالی مورد استفاده قرار گیرد.
۲. دستگاه تحریک الکتریکی مغزی (tDCS) برای درمان بیش فعالی
دستگاه تحریک الکتریکی مغزی (tDCS) یک روش درمان بیش فعالی نوین است که با استفاده از جریان الکتریکی ضعیف، فعالیت مغز را تغییر میدهد.
در این روش، الکترودهای خاصی بر روی پوست سر قرار میگیرند و با ارسال جریان الکتریکی به نواحی مغزی مرتبط با توجه و رفتار، به بهبود عملکرد شناختی کمک میکند.
tDCS بهویژه برای افرادی که با مشکلاتی در تمرکز و کنترل رفتار مواجه هستند، طراحی شده است و میتواند به کاهش علائم بیشفعالی کمک کند.
عملکرد tDCS به این صورت است که با تحریک نواحی خاص مغز، باعث افزایش یا کاهش فعالیت عصبی در آن ناحیه میشود.
این تغییرات میتوانند به بهبود توجه، کاهش تکانشگری و افزایش قدرت یادگیری کمک کنند. درمان بیش فعالی با tDCS معمولاً غیرتهاجمی و بدون عوارض جانبی جدی است و میتواند به عنوان یک گزینه درمان بیش فعالی مؤثر برای افراد مبتلا به ADHD در کنار سایر روشهای درمانی مورد استفاده قرار گیرد.
۳. نوروفیدبک برای درمان بیش فعالی
نوروفیدبک یک روش درمانی مبتنی بر بیوفیدبک است که به بیماران کمک میکند تا فعالیتهای مغزی خود را در زمان واقعی مشاهده و تنظیم کنند.
در این روش، بیماران از طریق سنسورهایی که به پوست سر متصل میشوند، اطلاعات مربوط به فعالیت مغزی خود را دریافت میکنند و میتوانند با تمرینات خاص، به بهبود تمرکز و کنترل رفتار خود بپردازند.
نوروفیدبک به ویژه برای کودکان و بزرگسالان مبتلا به بیشفعالی میتواند ابزار مؤثری برای تقویت مهارتهای شناختی و کاهش علائم ADHD باشد.
عملکرد نوروفیدبک به این صورت است که با فراهم کردن بازخورد فوری درباره فعالیت مغزی، به بیماران این امکان را میدهد که الگوهای ذهنی خود را شناسایی و تغییر دهند.
در طول جلسات، بیماران میتوانند با مشاهده نمودارهای مغزی و پاسخهای بصری، یاد بگیرند که چگونه میتوانند بر روی نواحی خاص مغز تمرکز کنند و رفتارهای خود را بهبود بخشند.
این روش غیرتهاجمی و بدون عوارض جانبی جدی است و میتواند به عنوان یک گزینه درمانی مؤثر برای مدیریت بیشفعالی و بهبود کیفیت زندگی افراد مبتلا به بیش فعالی مورد استفاده قرار گیرد.
روشهای غیر دارویی برای درمان بیش فعالی
روشهای غیر دارویی متعددی برای مدیریت، بهبود علائم و درمان بیش فعالی وجود دارد. این روشها شامل درمانهای رفتاری برای آموزش مهارتهای اجتماعی و مدیریت خشم، مداخلات آموزشی برای بهبود عملکرد تحصیلی، ورزش و فعالیت بدنی برای افزایش تمرکز و کاهش اضطراب است که در ادامه بررسی روشهای غیر دارویی میپردازیم:
۱. مشاوره و رواندرمانی:
این روش شامل گفتگو با یک متخصص روانشناسی برای شناسایی مشکلات رفتاری و روانی است که میتواند به بهبود مدیریت افکار و احساسات افراد مبتلا به بیش فعالی کمک کند. هدف آن ارائه راهکارهای مؤثر برای مقابله با چالشهای روزمره و بهبود تمرکز و رفتار است.
۲. رفتار درمانی شناختی (CBT):
این روش ترکیبی از تغییر الگوهای فکری و رفتاری است که به افراد مبتلا به بیش فعالی کمک میکند افکار منفی و مخرب خود را شناسایی کرده و آنها را با الگوهای فکری مثبت جایگزین کنند. هدف CBT این است که با تغییر شیوه تفکر، رفتارهای مشکلزا مانند تکانشگری و بیتوجهی نیز بهبود یابد و فرد کنترل بیشتری بر رفتارهای خود پیدا کند.
۳. آموزش مهارتهای اجتماعی:
این روش به افراد کمک میکند تا تعاملات اجتماعی خود را بهبود دهند. مهارتهایی مانند حفظ ارتباط چشمی، نوبتگیری در گفتگوها، و مدیریت تعارض در روابط از جمله موضوعات این آموزشها است.
۴. تکنیکهای مدیریت استرس:
این روشها شامل یادگیری تکنیکهای آرامسازی مانند تنفس عمیق، یوگا و تمرکز ذهنی است که میتواند به کاهش استرس و بهبود تمرکز و کنترل بر رفتارهای بیش فعالی کمک کند.
۵. تمرینات ورزشی منظم:
ورزشهای روزانه باعث افزایش سطح انرژی مثبت و کاهش بیقراری میشود. فعالیتهای فیزیکی مانند دویدن، شنا یا دوچرخهسواری میتوانند به بهبود تمرکز و کاهش علائم بیش فعالی کمک کنند.
۶. تنظیم رژیم غذایی برای درمان بیش فعالی :
برخی مواد غذایی میتوانند بر رفتارهای بیش فعالی تأثیر بگذارند. کاهش مصرف قند و مواد افزودنی مصنوعی و افزایش مصرف مواد غذایی سالم مانند میوهها، سبزیجات و پروتئینها ممکن است به بهبود علائم کمک کند.
۷. تمرکز بر خواب کافی برای درمان بیش فعالی
خواب کافی و منظم میتواند به تنظیم رفتار و بهبود تمرکز کمک کند. بیخوابی و خواب ناکافی ممکن است علائم بیش فعالی را تشدید کند و منجر به افزایش بیقراری و عدم تمرکز شود.
۸. مدیتیشن و ذهن آگاهی برای درمان بیش فعالی
این روشها با تمرکز بر لحظه حال و آگاهی از افکار و احساسات، به بهبود تمرکز و کاهش رفتارهای تکانشی کمک میکنند. تکنیکهای مدیتیشن و تمرکز ذهنی میتوانند به افراد مبتلا به بیش فعالی آرامش بیشتری بدهند.
۹.درمانهای هنری و موسیقی درمانی:
این روشها از ابزارهای خلاقانه مانند نقاشی، موسیقی و رقص استفاده میکنند تا افراد از طریق ابراز هنری، استرس و بیقراری خود را کاهش داده و بهبود عاطفی و روانی پیدا کنند.
۱۰. کار درمانی:
کار درمانی به افراد کمک میکند تا مهارتهای عملکردی و روزمره خود را بهبود دهند. این روش به تقویت تواناییهای حرکتی، تمرکز و برنامهریزی فعالیتها در کودکان و بزرگسالان مبتلا به بیش فعالی میپردازد.
۱۲. درمان خانوادگی :
این روش شامل مشارکت اعضای خانواده در فرایند درمان بیش فعالی برای بهبود تعاملات و روابط خانوادگی است. هدف آن افزایش حمایت از فرد مبتلا به بیش فعالی و ایجاد فضای همدلانه و سازنده در خانه است.
۱۳. گروههای حمایتی:
گروههای حمایتی به افراد مبتلا به بیش فعالی و خانوادههای آنها امکان تبادل تجربه و دریافت حمایت عاطفی میدهند. این گروهها میتوانند منبعی از همفکری و تشویق برای مدیریت بهتر علائم باشند.
روشهای دارویی برای درمان بیش فعالی
روشهای دارویی برای درمان بیش فعالی شامل داروهای محرک و غیرمحرک هستند که به تنظیم سطح دوپامین و نوراپینفرین در مغز کمک میکنند. این داروها به بهبود تمرکز، کاهش تکانشگری و کنترل علائم رفتاری بیش فعالی کمک میکنند.
۱. داروهای محرک:
این داروها به طور معمول اولین خط درمان بیش فعالی هستند و به افزایش فعالیت مواد شیمیایی مانند دوپامین و نوراپینفرین در مغز کمک میکنند.
این داروها معمولاً به بهبود تمرکز، کاهش تکانشگری و بهبود کنترل رفتار کمک میکنند و اثرات آنها معمولاً سریع و قابل توجه است.
۲. داروهای غیرمحرک:
این داروها معمولاً به عنوان گزینهای برای افرادی که نمیتوانند داروهای محرک را تحمل کنند یا به آنها پاسخ نمیدهند، استفاده میشوند.
آنها به تنظیم سطح نوراپینفرین کمک میکنند و ممکن است تأثیرات کمتری بر روی خواب و اشتها داشته باشند. اثر این داروها معمولاً به تدریج ظاهر میشود و ممکن است چند هفته طول بکشد تا اثرات کامل آنها قابل مشاهده باشد.
۳. داروهای ضدافسردگی:
برخی از داروهای ضدافسردگی، به ویژه SSRIs، ممکن است در درمان و علائم بیش فعالی در کنار علائم افسردگی یا اضطراب مؤثر باشند.
این داروها به تنظیم سطح سروتونین در مغز کمک میکنند و میتوانند به بهبود خلق و خو و کاهش نشانههای ناخواسته کمک کنند.
۴. داروهای ضداضطراب برای درمان بیش فعالی :
این داروها برای کاهش اضطراب و تنش در افراد مبتلا به بیش فعالی و مشکلات مرتبط استفاده میشوند. آنها به بهبود آرامش و کنترل احساسات کمک میکنند و میتوانند در کنار سایر داروها برای مدیریت علائم مؤثر باشند.
۵. داروهای تثبیتکننده خلق:
این داروها به تنظیم نوسانات خلق و خو و جلوگیری از افسردگی یا حالتهای شیدایی کمک میکنند. در برخی موارد، این داروها میتوانند به افرادی که همزمان با بیش فعالی دچار اختلالات خلقی هستند، کمک کنند.
۶. داروهای مؤثر بر سیستم نوراپینفرین:
این داروها به طور خاص به تنظیم سطح نوراپینفرین در مغز میپردازند و میتوانند به بهبود تمرکز و کنترل رفتار کمک کنند. این دسته از داروها معمولاً در درمان بیماران مبتلا به بیش فعالی که به محرکها پاسخ نمیدهند، تجویز میشوند.
داروهای مؤثر بر دوپامین: این داروها به طور مستقیم یا غیرمستقیم به افزایش سطح دوپامین در مغز کمک میکنند. با توجه به نقش دوپامین در کنترل تمرکز و رفتار، این داروها میتوانند به بهبود علائم بیش فعالی و افزایش کیفیت زندگی افراد کمک کنند.
سایر روشهای درمان بیش فعالی
۱. آموزش والدین:
این برنامهها به والدین کمک میکنند تا با علائم و چالشهای مربوط به بیش فعالی آشنا شوند و مهارتهای مؤثری برای مدیریت رفتارهای کودک خود بیاموزند.
والدین میتوانند تکنیکهای تقویت مثبت و مدیریت رفتار را یاد بگیرند تا در محیط خانه به ایجاد فضایی حمایتی و سازنده کمک کنند.
۲. مداخلات مدرسهای:
این مداخلات شامل برنامههایی است که در محیط مدرسه برای حمایت از دانشآموزان مبتلا به بیش فعالی طراحی میشوند.
معلمان میتوانند از استراتژیهای آموزشی خاص، زمانهای کوتاه استراحت، و تنظیمات محیطی برای بهبود تمرکز و یادگیری دانشآموزان استفاده کنند.
۳. برنامههای رفتاری در خانه و مدرسه:
این برنامهها شامل مجموعهای از قوانین، تشویقها و پیامدها هستند که به بهبود رفتارهای مثبت و کاهش رفتارهای منفی کمک میکنند.
با ایجاد یک سیستم پاداش و پیامد مناسب، والدین و معلمان میتوانند در تقویت رفتارهای مطلوب و کاهش رفتارهای مشکلزا همکاری کنند.

سوالات متداول
درمان بیش فعالی معمولاً شامل یک رویکرد ترکیبی است که شامل درمانهای دارویی و غیر دارویی میشود. داروهای محرک مانند متیلفنیدات (Ritalin) و آمفتامین (Adderall) معمولاً به عنوان درمان اصلی در نظر گرفته میشوند.
همچنین، درمانهای غیردارویی مانند مشاوره روانشناختی، آموزش مهارتهای اجتماعی و استفاده از تکنیکهای نوروفیدبک نیز میتواند در بهبود علائم مؤثر باشد.
بیش فعالی به عنوان یک اختلال مزمن در نظر گرفته میشود و ممکن است علائم آن در طول زندگی فرد تغییر کند. با این حال، با استفاده از روشهای درمانی مناسب، بسیاری از افراد میتوانند علائم خود را مدیریت کنند و به کیفیت زندگی بالاتری دست یابند. درمان زودهنگام و جامع میتواند به کاهش تأثیرات منفی اختلال بر روی تحصیل و روابط اجتماعی کمک کند.
برخی از والدین ممکن است به دنبال درمانهای طبیعی یا مکمل مانند رژیمهای خاص غذایی، ویتامینها و مکملها، یا گیاهان دارویی باشند.
اگرچه برخی از تحقیقات نشان میدهند که تغییرات در رژیم غذایی و افزودن مواد مغذی میتواند در برخی موارد مفید باشد، اما شواهد علمی قوی برای تأیید مؤثربودن این درمانها نسبت به درمانهای متداول دارویی وجود ندارد. مهم است که قبل از تصمیمگیری درباره استفاده از درمانهای جایگزین، با پزشک یا روانشناس مشورت شود.
سخن پایانی
بیش فعالی یا اختلال کمبود توجه (ADHD) یکی از مشکلات روانی شایع در کودکان و نوجوانان است که میتواند تأثیرات زیادی بر روی کیفیت زندگی فرد و همچنین روابط اجتماعی و تحصیلی او داشته باشد.
درمان بیش فعالی به یک رویکرد چندجانبه نیاز دارد که معمولاً شامل درمانهای دارویی، مشاوره و آموزش مهارتهای اجتماعی است.
داروها مانند محرکها میتوانند به کاهش علائم بیش فعالی کمک کنند، اما باید تحت نظر پزشک تجویز شوند و استفاده از آنها باید با دقت انجام گیرد.
همچنین، مشاورههای روانشناختی و برنامههای آموزشی میتوانند به فرزندان و والدین کمک کنند تا با چالشهای ناشی از این اختلال بهتر کنار بیایند.
همچنین، دستگاههایی مانند «دستگاههای نوروفیدبک، rtms و tDCS» نیز به عنوان روشی نوین در درمان بیش فعالی این اختلال مورد استفاده قرار میگیرند که با کمک به تنظیم فعالیت مغزی، میتوانند به بهبود تمرکز و کنترل رفتار در کودکان مبتلا کمک کنند.
مشاورههای روانشناختی و برنامههای آموزشی نیز میتوانند به فرزندان و والدین کمک کنند تا با چالشهای ناشی از این اختلال بهتر کنار بیایند.
علاوه بر درمانهای پزشکی، حمایت از خانواده و ارتقاء آگاهی در مورد اختلال بیش فعالی نیز از اهمیت بالایی برخوردار است
همچنین، همکاری با معلمان و مدارس برای ایجاد تدابیر آموزشی مناسب و فراگیر نیز میتواند به موفقیت بیشتر کودکان مبتلا به بیش فعالی کمک کند.
در نهایت، درمان این اختلال نیازمند صبر، پشتیبانی و تلاش مشترک از سوی خانواده، معلمان و متخصصان بهداشت روانی است تا بهترین نتایج حاصل شود و فرد بتواند به سمت زندگی موفق و سالمتری حرکت کند.

